TUR-B bei
BLASENKREBS.
Der häufigste und wichtigste Eingriff bei Blasentumoren – hier erklären wir Ihnen Schritt für Schritt, was passiert.
Der häufigste und wichtigste Eingriff bei Blasentumoren – hier erklären wir Ihnen Schritt für Schritt, was passiert.

KLINGT SPERRIG,
IST ABER KEIN GROSSER EINGRIFF.
Die TUR-B – Transurethrale Resektion der Blase – klingt nach einem Riesen-Eingriff. Ist sie aber nicht.
Es wird weder geschnitten noch aufgemacht. Der Zugang erfolgt ganz natürlich über die Harnröhre. Keine Bauchöffnung, keine Narbe.
Und trotzdem ist die TUR-B bei Verdacht auf Blasenkrebs der wichtigste Eingriff überhaupt.
Denn nur dadurch wissen wir, ob ein Tumor gutartig oder bösartig ist, wie tief er in die Blase eingewachsen ist – und wie wir weiter behandeln.
„TUR-B" ist die Abkürzung für TransUrethrale Resektion der Blase. Transurethral bedeutet: „durch die Harnröhre". Resektion bedeutet: „herausschneiden". Zusammengesetzt ergibt sich also ein Eingriff, bei dem Gewebe aus der Blase über die Harnröhre entfernt wird – ohne jede äußere Operation.1
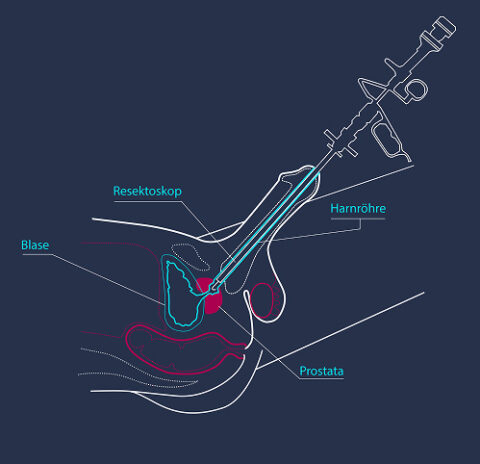
Das Instrument, mit dem das geschieht, heißt Resektoskop. Es ist ein etwa bleistiftdünner, starrer Metallstab mit drei Funktionen: eine kleine Kamera mit Lichtquelle an der Spitze, ein Arbeitskanal für Spülflüssigkeit und eine elektrische Schlinge, mit der Gewebe präzise abgetragen werden kann.
Die Kamera überträgt das Innere Ihrer Blase in Echtzeit auf einen Monitor im OP-Saal. Dort kann die Operateurin oder der Operateur jeden Millimeter der Blasenschleimhaut begutachten – Wände, Kuppel, Blasenboden, Harnleiter-Mündungen – und Auffälligkeiten gezielt entfernen.
Zwei Ziele in einem Eingriff: Die TUR-B ist gleichzeitig diagnostisch und therapeutisch. Das heißt: Der Tumor wird entfernt und es wird geklärt, um welche Art von Veränderung es sich überhaupt handelt. Das entnommene Gewebe wandert unmittelbar in die Pathologie.

Der Zugang erfolgt durch die Harnröhre – ohne äußeren Schnitt. Das Resektoskop wird bis in die Blase vorgeschoben, die Entfernung des Gewebes erfolgt direkt an Ort und Stelle.
Eine TUR-B ist dann nötig, wenn im Rahmen einer Blasenspiegelung oder einer Bildgebung (Ultraschall, CT, MRT) ein verdächtiger Befund in der Blase entdeckt wurde – oder wenn Sie Symptome haben, die auf einen Tumor hindeuten.
Das mit Abstand häufigste Alarmsignal für Blasenkrebs: sichtbares Blut im Urin – medizinisch „Makrohämaturie". In etwa 80 % der Blasenkrebs-Fälle ist das das erste Zeichen, meist schmerzlos. Gerade deshalb wird es oft unterschätzt.2
Aber auch andere Beschwerden können Anlass zur Abklärung sein: häufiger Harndrang ohne Infekt, Brennen beim Wasserlassen, Schmerzen im Unterbauch oder wiederkehrende Harnwegsinfekte bei älteren Männern. Wichtig: Blasenkrebs selbst verursacht lange Zeit keinen Schmerz. Wer wartet, bis es wehtut, wartet zu lang.
Gut zu wissen: Eine Blasenspiegelung allein ist nur eine Diagnostik. Sobald aber Gewebe entfernt wird – und das ist bei jedem Verdacht der Fall – sprechen wir von einer TUR-B.
Eine TUR-B wird fast immer stationär durchgeführt. Das bedeutet: Sie werden am Tag vor der OP oder am OP-Tag morgens aufgenommen, der Eingriff selbst findet in einem regulären OP-Saal statt, und Sie bleiben anschließend einige Tage in der Klinik.
Der eigentliche Eingriff dauert – je nach Anzahl und Größe der Tumoren – meistens zwischen 20 und 60 Minuten. Der gesamte Klinikaufenthalt liegt in der Regel bei 2 bis 4 Tagen.3 Im Vorfeld werden Blutwerte, EKG und ggf. eine Röntgen-Thorax-Aufnahme gemacht; die Narkosefähigkeit wird mit der Anästhesie besprochen.
Der Eingriff wird in Vollnarkose oder – alternativ – in Spinalanästhesie durchgeführt. Sie spüren nichts. Welche Narkoseform für Sie am besten passt, entscheiden Sie gemeinsam mit der Anästhesie am Vortag.
Das Resektoskop wird über die Harnröhre vorgeschoben. Die Blase wird mit steriler Spüllösung gefüllt, damit sie sich entfaltet. Auf dem Monitor wird nun die gesamte Schleimhaut systematisch abgesucht.
Tumorgewebe wird mit der elektrischen Schlinge in Schichten abgetragen. Zusätzlich wird die Basis des Tumors separat reseziert – das ist entscheidend, um die Eindringtiefe pathologisch bestimmen zu können.
Kleine Blutungen werden mit derselben Schlinge verödet (Koagulation). Anschließend wird ein Blasendauerkatheter gelegt, der für 1–3 Tage bleibt und die Blase kontinuierlich spült.
Gut zu wissen: Das entnommene Gewebe geht direkt an die Pathologie. Dort wird unter dem Mikroskop beurteilt, ob der Befund gutartig ist oder ob es sich um Krebs handelt, wie aggressiv die Zellen aussehen (Grading) und wie tief die Veränderung in die Blasenwand reicht (T-Stadium). Auf diesen Befund wartet das gesamte Behandlungsteam – er entscheidet alles Weitere.1,4
Der Unterschied zwischen einer guten und einer sehr guten TUR-B liegt oft im Detail – und im Licht. Damit bei der OP wirklich kein Tumor übersehen wird, gibt es zwei unterschiedliche Beleuchtungsverfahren.
Der Standard ist die Weißlicht-Zystoskopie. Normales medizinisches Weißlicht, wie eine kräftige OP-Lampe. Sichtbare, erhabene Tumoren sind damit gut zu erkennen. Problematisch wird es jedoch bei flachen, kaum erhabenen Veränderungen – insbesondere beim sogenannten Carcinoma in situ (CIS). Diese frühe, aber aggressive Form von Blasenkrebs sieht unter Weißlicht oft aus wie harmlose, leicht gerötete Schleimhaut. Sie lässt sich übersehen.5
Deshalb kommt in vielen urologischen Zentren zusätzlich die photodynamische Diagnostik (PDD) zum Einsatz – umgangssprachlich „Blaulicht-TUR-B". Das Prinzip: Etwa eine Stunde vor der OP wird ein Farbstoff (Hexaminolävulinat, Handelsname u. a. Hexvix®) über einen Katheter in die Blase eingebracht. Der Farbstoff wird bevorzugt von schnell wachsenden Tumorzellen aufgenommen und dort in einen fluoreszierenden Stoff umgewandelt.
Schaltet die Operateurin im OP dann auf blaues Licht um, leuchten Krebszellen regelrecht pink-rot auf dem Monitor auf. Selbst winzigste und flache Veränderungen werden sichtbar. Studien zeigen: Die Blaulicht-TUR-B senkt die Rückfallrate bei oberflächlichen Blasentumoren deutlich gegenüber der Weißlicht-OP allein.5,6
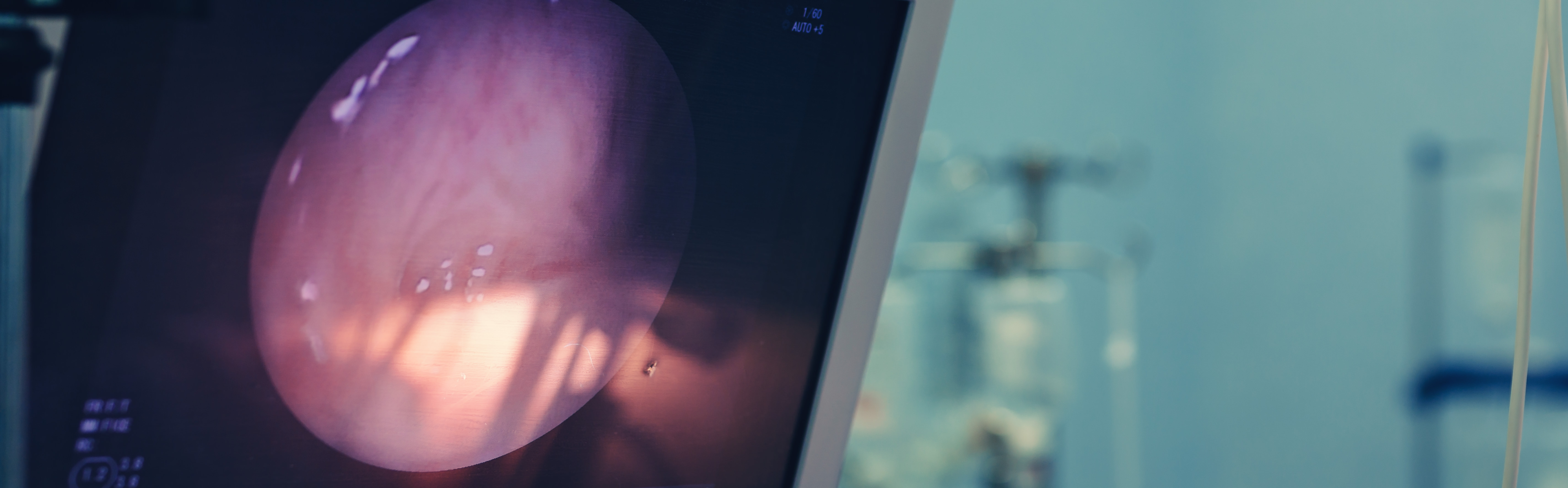
Fragen Sie Ihren Urologen, ob in Ihrer Klinik die Blaulicht-TUR-B verfügbar ist. Besonders bei Verdacht auf Carcinoma in situ, positiver Urinzytologie ohne sichtbaren Tumor im Weißlicht oder bei wiederholten Rezidiven kann sie den entscheidenden Unterschied machen.
Wie funktioniert die Blaulicht-Diagnostik genau, und was sieht man damit, was andere Verfahren übersehen? In dieser Folge von „Hose runter! Der Uro-Check" wird's konkret.

Direkt nach der OP haben Sie einen Blasendauerkatheter. Darüber wird die Blase mit steriler Lösung kontinuierlich gespült – so wird verhindert, dass Blutkoagel die Harnwege verstopfen. Der Urinbeutel am Bettrand zeigt, wie klar die Spülung läuft: Er wird über Stunden zunehmend heller, bis nur noch wenig Blut sichtbar ist.
Bei oberflächlichen Tumoren wird häufig noch im OP oder wenige Stunden später eine einmalige Instillation mit einem Chemotherapeutikum (meist Mitomycin C) über den Katheter in die Blase gegeben. Diese „Frühinstillation" bleibt eine Stunde in der Blase und senkt die Rückfallrate nachweislich.6
Schmerzen sind in den meisten Fällen gering. Ein leichtes Brennen oder Drücken hinter dem Schambein ist normal – die Blase wurde innen verletzt und braucht Ruhe. Leichte Schmerzmittel (z. B. Paracetamol, Ibuprofen) reichen meistens aus.
Nach der TUR-B wandert das entnommene Gewebe in die Pathologie. Was wenige Tage später zurückkommt, ist ein dichter medizinischer Bericht mit Kürzeln wie Ta, T1, G1, G3 oder CIS. Keine Sorge: Das ist nicht schwerer zu verstehen, als es klingt.
Das T-Stadium beschreibt, wie tief der Tumor in die Blasenwand hineingewachsen ist. Die Blasenwand besteht aus mehreren Schichten – und je tiefer, desto ernster.
Das Grading sagt, wie wild die Zellen unter dem Mikroskop aussehen – also wie stark sie sich von normalen Zellen unterscheiden.
Aus der Kombination aus T-Stadium und Grading entsteht die Risikogruppe: niedrig, mittel oder hoch. Sie bestimmt alles Weitere – ob eine Re-TUR-B nötig ist, ob Instillationen empfohlen werden und wie engmaschig die Nachsorge ausfällt.6,7
Rund 75 % aller Blasenkrebs-Diagnosen sind sogenannte nicht-muskelinvasive Tumoren (Ta, T1, CIS). Sie bleiben auf die inneren Schichten der Blase beschränkt. In der Regel ist hier die Blase erhaltbar – und die TUR-B plus Nachsorge reichen für die Behandlung aus.4,9
Wenn die Pathologie bestimmte Risikofaktoren zeigt, wird eine Nachresektion (Re-TUR-B) empfohlen. Diese zweite TUR-B findet meist 4 bis 6 Wochen nach dem ersten Eingriff statt.6,7
Keine Sorge: Eine Re-TUR-B ist kein Zeichen, dass „etwas schiefgelaufen" ist. Sie ist fester Bestandteil der Leitlinien-gerechten Therapie und dient ausschließlich Ihrer Sicherheit. Studien zeigen, dass bei bis zu 30 % der T1-Tumoren in der Nachresektion noch Resttumor gefunden wird, der sonst übersehen worden wäre.7
Die TUR-B ist einer der am häufigsten durchgeführten urologischen Eingriffe überhaupt und gilt als routiniert und sehr sicher. Schwere Komplikationen sind selten. Dennoch gibt es – wie bei jeder Operation – mögliche Nebenwirkungen. Die meisten sind vorübergehend und gut behandelbar.1,8
In den ersten Tagen nach dem Eingriff ist ein leichtes Brennen normal – die Harnröhre und die Blasenschleimhaut wurden mechanisch und elektrisch beansprucht. Viel trinken (mindestens 2 Liter pro Tag, sofern keine Herz- oder Nierenerkrankung dagegen spricht) hilft, die Blase zu spülen und die Heilung zu beschleunigen. Das Brennen verschwindet meist innerhalb von einer Woche vollständig.
Leichte Blutbeimengungen können bis zu 2–3 Wochen nach der OP auftreten, vor allem dann, wenn der Operationsschorf an der Resektionsstelle abfällt – typischerweise um den 10.–14. Tag. Das ist keine Komplikation, sondern Teil der normalen Wundheilung. Sofortige ärztliche Abklärung ist nötig, wenn der Urin stark blutig wird, sich Koagel bilden oder Sie nicht mehr Wasserlassen können.
Durch den Katheter und den Eingriff selbst kann es zu einer Blasenentzündung oder – seltener – zu einer Nierenbeckenentzündung kommen. Vielerorts wird deshalb vorsorglich ein kurzes Antibiotikum gegeben. Zeichen einer Infektion: Fieber, Schüttelfrost, starke Unterbauchschmerzen, Flankenschmerzen. Bei diesen Symptomen sollten Sie unverzüglich Rücksprache halten.
In seltenen Fällen (ca. 1–5 %) kann beim Resezieren ein kleines Loch in der Blasenwand entstehen. Die meisten dieser Perforationen sind klein und liegen innerhalb des Bauchraums nicht frei – sie heilen unter verlängerter Katheter-Liegezeit (5–7 Tage) von selbst ab. Eine offene Nachoperation ist nur in Ausnahmefällen nötig.
Durch das wiederholte Einführen des Resektoskops kann es nach einer oder mehreren TUR-Bs zu einer Verengung der Harnröhre kommen. Zeichen: dünner, abgeschwächter Harnstrahl, längeres Wasserlassen. Eine Striktur ist gut behandelbar – meist mit einer ambulanten Urethrotomie oder einer Bougierung.
Wenn bei längeren Eingriffen zu viel Spülflüssigkeit in den Körperkreislauf gelangt, kann es sehr selten zu einem TUR-Syndrom kommen (Verschiebung des Salzhaushaltes). Moderne Kliniken arbeiten heute fast ausschließlich mit Kochsalzlösung als Spülflüssigkeit – damit ist das Risiko praktisch nicht mehr gegeben.
Die reine TUR-B hat – im Gegensatz zu größeren Blasen- oder Prostataoperationen – keinen direkten Einfluss auf Erektion oder Fruchtbarkeit. In den ersten 2–3 Wochen nach der OP sollte allerdings auf Geschlechtsverkehr verzichtet werden, bis die Schleimhaut vollständig verheilt ist.
Blasenkrebs hat eine medizinisch unangenehme Eigenschaft: Er kann wiederkommen, auch wenn die erste TUR-B alles sichtbare Tumorgewebe vollständig entfernt hat. Bis zu 70 % der oberflächlichen Tumoren treten innerhalb von fünf Jahren erneut auf – oft an anderer Stelle in der Blase.9
Deshalb ist die regelmäßige Kontroll-Zystoskopie so entscheidend. Wer konsequent zur Nachsorge geht, entdeckt Rezidive früh – meistens, solange sie noch klein und gut per TUR-B zu entfernen sind. Statt Angst ist konsequente Kontrolle das bessere Mittel.
Bei mittlerem bis hohem Rezidivrisiko wird zusätzlich zur reinen Nachsorge eine Instillationstherapie in die Blase empfohlen. Dabei wird über einen dünnen Katheter ein Wirkstoff in die leere Blase gegeben, der dort für 1–2 Stunden einwirkt:
Beide Therapien werden über mehrere Wochen oder Monate wiederholt – üblich ist ein Schema aus 6 wöchentlichen Induktionsgaben gefolgt von einer Erhaltung über 1–3 Jahre.
Die ehrlichste Zahl: Wer zur Nachsorge geht, lebt länger. Punkt. Blasenkrebs gehört zu den Krebsarten, bei denen konsequente Kontrolle den größten Unterschied macht.
Warum kommt Blasenkrebs so oft zurück – und was lässt sich dagegen tun? Instillationstherapien, BCG, konsequente Nachsorge: die wichtigsten Bausteine im Video erklärt.

Keine Website kann das persönliche Gespräch ersetzen. Wenn Sie selbst betroffen sind oder Sorge haben, zögern Sie nicht – eine urologische Abklärung ist in der Regel einfach, kurz und schmerzfrei.
Die meisten Blasentumoren, die über eine TUR-B entdeckt werden, sind oberflächlich und lassen sich sehr gut behandeln. Mit einer guten OP, guter Nachsorge und einem aufmerksamen Urologen an Ihrer Seite sind die Aussichten in den allermeisten Fällen ausgezeichnet.
Wichtig ist nur eins: Nicht warten, wenn Blut im Urin kommt.
1. Deutsche Gesellschaft für Urologie e. V. (DGU): S3-Leitlinie Früherkennung, Diagnose, Therapie und Nachsorge des Harnblasenkarzinoms. AWMF-Registernummer 032/038OL.
6. Babjuk M, Burger M, Compérat EM, et al.: EAU Guidelines on Non-muscle-invasive Urothelial Carcinoma of the Bladder. European Association of Urology Guidelines.
2. Krebsinformationsdienst: Blasenkrebs – Symptome und Diagnose. www.krebsinformationsdienst.de/tumorarten/blasenkrebs
7. Gontero P, Sylvester R, Pisano F, et al.: Prognostic factors and risk groups in T1G3 non-muscle-invasive bladder cancer patients. European Urology.
3. Deutsche Krebsgesellschaft (DKG): Patienteninformation Harnblasenkarzinom – Behandlung und Nachsorge.
8. Collado A, Chéchile GE, Salvador J, Vicente J: Early complications of endoscopic treatment for superficial bladder tumors. Journal of Urology.
4. Robert Koch-Institut: Zentrum für Krebsregisterdaten – Harnblase. www.krebsdaten.de
9. Sylvester RJ, van der Meijden APM, Oosterlinck W, et al.: Predicting recurrence and progression in individual patients with stage Ta T1 bladder cancer using EORTC risk tables.
5. Mowatt G, N'Dow J, Vale L, et al.: Photodynamic diagnosis of bladder cancer compared with white light cystoscopy: Systematic review and meta-analysis. International Journal of Technology Assessment in Health Care.
Alle Quellen zuletzt geprüft im April 2026. Der Inhalt dieser Seite ersetzt kein ärztliches Gespräch.